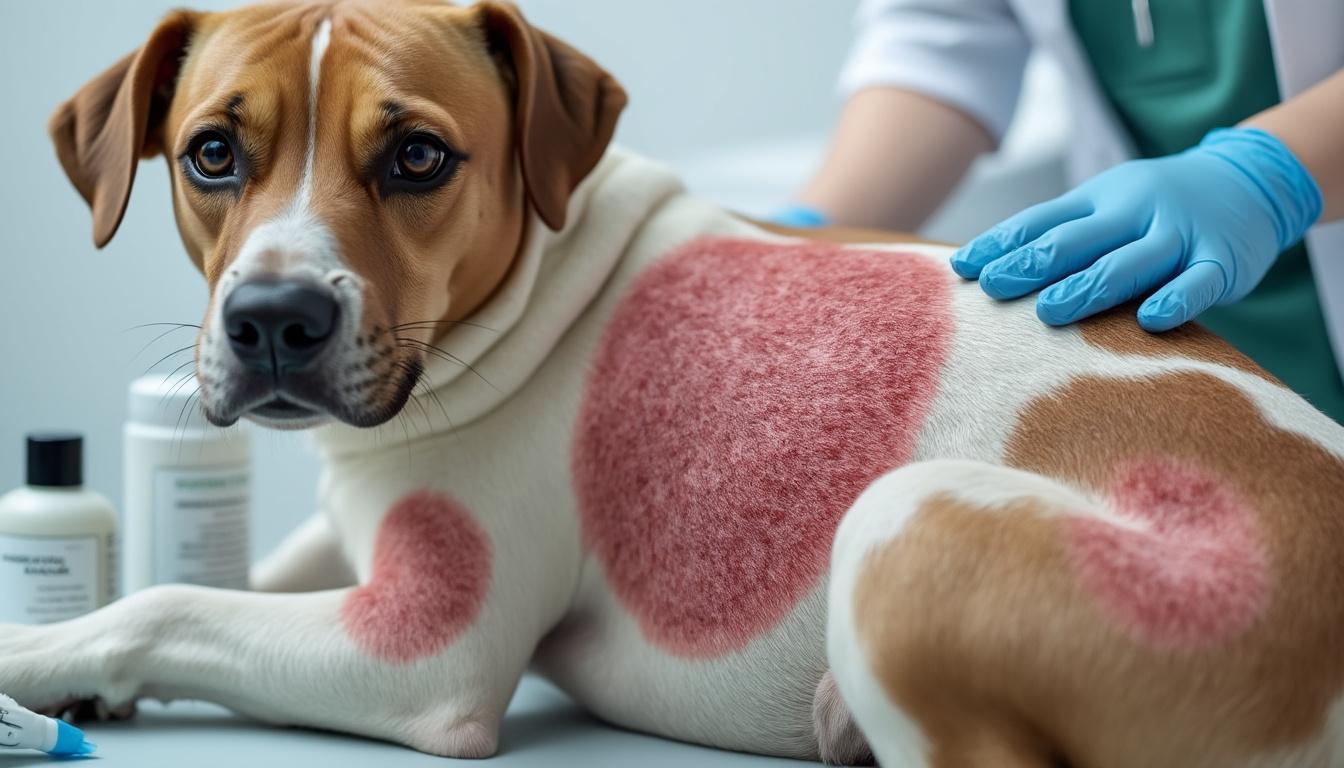
Teigne chez le chien : affection cutanée causée par des champignons, contagieuse pour les autres animaux et l’humain. Reconnaître les premiers symptômes, obtenir un diagnostic fiable et appliquer un traitement adapté sont des étapes essentielles pour enrayer l’infection et limiter les récidives. Ce dossier pratique mêle explications médicales, gestes d’hygiène canine, alternatives naturelles et repères concrets pour suivre l’évolution du soin.
Un maître attentif peut faire la différence entre une crise localisée, vite maîtrisée, et une contamination longue et coûteuse. Quelques gestes simples, combinés à une prise en charge vétérinaire, suffisent souvent à inverser la tendance : nettoyages rigoureux, traitements antifongiques adaptés et isolement temporaire des autres animaux. Le fil rouge de ce texte : transformer l’angoisse en plan d’action pragmatique et légèrement espiègle — parce qu’il vaut mieux rire (un peu) que de gratter sans fin.
- En bref : repérer, isoler, traiter, désinfecter, prévenir.
- Signes clés : plaques rondes d’alopécie, poil terne, squames, parfois démangeaisons.
- Diagnostic fiable : lampe de Wood, examen microscopique, culture fongique.
- Traitement : shampoings et lotions topiques + comprimés si étendu (3–8 semaines).
- Hygiène : lavage à haute température, désinfection, vapeur et aspersion antifongique.
Qu’est-ce que la teigne chez le chien : agents, mécanismes et modes de transmission
La teigne du chien est une dermatophytose, c’est‑à‑dire une infection cutanée provoquée par des champignons spécialistes de la kératine. Les dermatophytes consommant la couche cornée des poils et de la peau entraînent la formation de plaques d’alopécie et de squames. Les espèces les plus fréquentes en médecine vétérinaire sont Microsporum canis, Trichophyton mentagrophytes et Microsporum gypseum. Chacune a une origine et des vecteurs caractéristiques : le premier est fréquemment associé aux félins, le second aux rongeurs, le troisième au sol.
Le mécanisme d’infection repose sur la dissémination de spores résistantes. Ces spores s’installent sur la peau, germent et forment un mycélium qui fragilise la tige pilaire. Le poil se casse et tombe, laissant place à la plaque typique. La période d’incubation varie généralement d’une à trois semaines, ce qui explique pourquoi plusieurs animaux d’un même foyer peuvent présenter des symptômes à des moments différents.
La teigne se transmet de trois manières principales. La voie directe : contact peau à peau avec un animal porteur — un chien, un chat ou un rongeur. La voie indirecte : par l’intermédiaire d’objets contaminés (paniers, jouets, tapis, brosses). Et la voie environnementale : spores présentes dans le sol, très résistantes et capables de survivre des mois à plus d’une année selon les conditions. Cette robustesse explique que la désinfection soit une phase aussi importante que le traitement médical.
Tous les chiens ne présentent pas la même sensibilité. Les chiots, les seniors et les animaux immunodéprimés sont plus à risque. Les chiens vivant en collectivité (pensions, élevages, refuges) ont également une probabilité accrue d’exposition. Certains comportements augmentent l’exposition : fouiller les terriers, fréquenter des zones où des chats errants circulent ou partager literie et couvertures avec d’autres animaux non contrôlés.
Un cas concret illustre le processus : Lucie, propriétaire d’un beagle nommé Rocco, remarque une petite plaque circulaire sur le museau après une semaine de visite en pension. Rocco n’a pas l’air très incommodé, mais son poil apparaît terne. La suspicion de teigne déclenche l’isolement du chien, la prise de rendez‑vous chez le vétérinaire et la vérification des autres chiens du foyer. Cet enchaînement d’actions limite fortement la propagation, preuve que la vigilance du maître accélère la maîtrise du problème.
Repère pratique : si le foyer comporte un chat, il est sage de le faire examiner même en l’absence de signes visibles : le chat peut être porteur sain et continuer à disséminer des spores. Clé d’action : détecter tôt les signes, préserver l’environnement et consulter pour confirmer le diagnostic. Insight final : la connaissance des agents et des modes de transmission transforme une inquiétude diffuse en protocole précis et efficace.
Signes et symptômes de la teigne chez le chien : repérer les lésions et différencier
Les manifestations cliniques de la teigne varient selon l’espèce fongique, l’état immunitaire du chien et la durée d’évolution. Le signe le plus évocateur est l’alopécie par plaques, souvent circulaires ou ovales, bordées de squames et parfois recouvertes de croûtes. Ces lésions apparaissent fréquemment sur la tête (museau, oreilles), le cou et les membres.
Le pelage devient souvent terne et cassant. Dans certains cas, l’atteinte débute à la base des griffes, provoquant une pelade localisée. Les démangeaisons ne sont pas systématiques : certains chiens sont très irrités et se grattent ou lèchent de façon obsessionnelle, tandis que d’autres restent relativement indifférents. Ainsi, l’absence de prurit n’exclut pas la teigne.
Différencier la teigne d’autres affections dermatologiques est essentiel. La gale, causée par des acariens, produit des sillons, des lésions très prurigineuses et une distribution souvent différente. Une dermatite allergique provoque des rougeurs généralisées et un léchage chronique. Une infection bactérienne peut surinfecter les plaques de teigne, modifiant leur aspect. Seul un diagnostic vétérinaire fait la part des choses.
Exemples pratiques pour reconnaître la teigne dans la vie quotidienne : lors d’un brossage hebdomadaire, remarquer des sections où le poil se casse en petites touffes ; dans un foyer multi‑animal, observer une hausse des petits boutons ou zones pelées chez plusieurs animaux ; vérifier l’apparition de rondelles de poil manquantes autour des oreilles après un séjour en pension. Ces constats doivent alerter et déclencher une consultation.
Repères mesurables utiles pour le maître : noter la taille et la progression des plaques (par ex. Ø initial 1–2 cm, progression à 5 cm en deux semaines), compter la fréquence des léchages ou grattages journaliers, enregistrer les animaux et lieux fréquentés récemment (pension, refuge, chantiers de fouilles pour chiens de chasse). Ces données facilitent le travail du vétérinaire et orientent le traitement.
Précaution : si des enfants ou des seniors vivent au domicile, l’exposition au risque zoonotique augmente. Il est recommandé d’isoler l’animal et de protéger les contacts manuels (gants, hygiène stricte). Même une teigne considérée « bénigne » requiert donc une gestion sérieuse pour protéger l’entourage humain.
Conclusion de section : la vigilance lors des gestes ordinaires (brossage, jeu, inspection des pattes) est souvent suffisante pour détecter la teigne au stade où le traitement donnera un résultat plus rapide et moins contraignant.
Diagnostic vétérinaire : méthodes, limites et que retenir des tests
Un diagnostic fiable combine l’examen clinique et des examens complémentaires. Le vétérinaire utilise généralement trois outils : la lampe de Wood, l’examen microscopique des poils et une mise en culture fongique. Chacun présente des forces et des limites qu’il convient de connaître.
La lampe de Wood, une source d’ultraviolets, met en évidence certains dermatophytes qui fluorescent en vert. Pratique et rapide, elle offre un repère immédiat. Cependant, elle ne détecte pas toutes les souches : on estime qu’environ 50 % des infections peuvent rester non fluorescentes. Ainsi, une lampe de Wood négative n’élimine pas la possibilité d’une teigne.
L’examen microscopique de poils prélevés autour des lésions permet de repérer des spores ou des hyphes. Ce test est plus spécifique que la lampe, mais l’expertise de l’opérateur et la qualité du prélèvement influencent le résultat. La mise en culture fongique demeure l’étalon‑or pour identifier l’espèce en cause, mais elle nécessite plusieurs jours à semaines pour aboutir. La culture permet d’orienter le choix des antifongiques si nécessaire.
En pratique, le vétérinaire peut commencer un protocole probabiliste (topiques + isolement) en attendant les résultats de culture, surtout si le tableau clinique est évocateur. Cette attitude vise à limiter la contagion tout en affinant le traitement une fois l’agent identifié. Un suivi régulier est indispensable pour ajuster la durée et la posologie.
Cas clinique : sur une portée retrouvée en refuge, un vétérinaire a utilisé la lampe de Wood qui a suggéré la présence de dermatophytose chez deux chiots. La mise en culture a confirmé Microsporum canis. Grâce au diagnostic, une désinfection ciblée du refuge et un protocole systémique ont permis de circonscrire l’épidémie. Repère pratique : garder une trace écrite des examens et des dates de prélèvements aide à planifier le suivi et la durée du traitement.
Limites diagnostiques à connaître : la sensibilité du test dépend du stade de la maladie et de la technique de prélèvement. Les porteurs sains compliquent le tableau — un animal peut disséminer des spores sans signe clinique. C’est pourquoi, en cas de foyer, le vétérinaire invite souvent à tester ou traiter tous les animaux en contact.
Insight final : le diagnostic repose sur une stratégie cumulée — lampes, microscope, culture — et sur l’intégration de l’histoire clinique et de l’environnement. La rapidité d’action et la précision des prélèvements conditionnent la pertinence du protocole thérapeutique.
Traitements antifongiques : topiques, oraux, tonte et protocole adapté
Le traitement de la teigne combine souvent plusieurs approches : soins locaux, médication systémique et mesures physiques comme la tonte. Le choix dépend de l’étendue des lésions, de l’espèce en cause, de l’état général du chien et des antécédents de tolérance médicamenteuse.
Traitements topiques : shampoings antifongiques, lotions et crèmes s’appliquent directement sur les lésions pour réduire la charge en spores. Certains shampooings nécessitent un temps de contact d’au moins 10 minutes avant rinçage pour être efficaces. Ces produits limitent la prolifération superficielle et réduisent le risque de transmission dans l’environnement.
Traitements par voie orale : pour des lésions étendues ou des récidives, le vétérinaire peut prescrire des comprimés antifongiques (azole ou équivalents). La durée est souvent de plusieurs semaines : des protocoles fréquemment cités varient de 4 à 8 semaines selon la réponse clinique et les résultats de culture. Une surveillance hépatique peut être recommandée selon le principe actif utilisé.
Tonte thérapeutique : dans les cas sévères, la tonte facilite l’action des topiques et empêche la dissémination des poils contaminés. Elle peut être pratiquée de façon locale ou généralisée selon l’étendue de l’atteinte. Le geste doit être réalisé avec précaution pour éviter la coupe de peau fragile et la contamination du matériel de toilettage.
Méthode principale recommandée : associer un shampooing antifongique régulier (fréquence prescrite par le vétérinaire), une application locale deux fois par semaine sur les lésions, et un traitement oral si les lésions dépassent 30 % de la surface corporelle ou en cas de foyer familial. Alternatives si le temps ou le budget manque : privilégier les topiques pour les atteintes localisées et renforcer la désinfection de l’environnement. Pour un chien très sensible aux médicaments, substituer ou espacer la médication orale sous contrôle vétérinaire.
Repère de progrès mesurable : diminution visible de la taille des plaques et réapparition du poil sain en 3–6 semaines ; tests mycologiques négatifs en culture et régression de la fluorescence à la lampe de Wood. Précaution : ne pas interrompre le traitement dès l’amélioration clinique — la persistance de spores impose souvent de poursuivre quelques semaines supplémentaires pour assurer l’éradication.
Effets secondaires et surveillance : certains antifongiques oraux peuvent entraîner des troubles digestifs ou des perturbations hépatiques. Un bilan sanguin de contrôle peut être proposé. En cas de réaction cutanée au topique (irritation, œdème), arrêter et consulter. Insight final : l’association topique + systémique, quand elle est justifiée, accélère la guérison et réduit le risque de contamination familiale.
Nettoyage et désinfection : éliminer les spores et protéger l’environnement
La lutte contre la teigne ne s’arrête pas au soin du chien : l’environnement joue un rôle central. Les spores fongiques peuvent survivre plusieurs mois et contaminer les textiles et surfaces. Un protocole de nettoyage rigoureux réduit dramatiquement le risque de rechute.
Actions essentielles : laver la literie, les couvertures et les vêtements en contact avec l’animal à haute température ; aspirer systématiquement les zones fréquentées (pensez aux plinthes et dessous de meubles) ; nettoyer les sols et les surfaces avec une solution adaptée (eau de javel diluée à 10 % ou eau oxygénée selon la compatibilité des supports). Le nettoyage à la vapeur est particulièrement efficace pour récursivité sur les tissus et les canapés.
Produits spécifiques antifongiques existent pour traiter les sols et les textiles non lavables. Pour l’aspirateur, vider ou jeter le sac ou nettoyer le réservoir et désinfecter les filtres. Les brosses et accessoires de toilettage doivent être trempés dans une solution désinfectante après chaque usage.
| Méthode | Profil adapté | Avantages | Limites / précautions |
|---|---|---|---|
| Lavage à 60°C+ | Couvertures, paniers, vêtements | Élimine la majorité des spores | Ne convient pas aux textiles délicats |
| Javel diluée (10%) | Sols, carrelage, surfaces dures | Puissant, rapide | Corrosif, ne pas utiliser sur métal ou bois non protégé |
| Vapeur | Canapés, tissus d’ameublement | Pénètre les fibres, écologique | Risque d’humidifier trop et favoriser moisissures |
| Bombes fongicides / bougies | Grandes surfaces, garages | Traitement complémentaire | Suivre les consignes de sécurité, ventiler |
Checklist pratique avant de réintroduire un animal soigné : lessive complète, aspiration minutieuse, traitement des zones difficiles d’accès, nettoyage des accessoires, vérification par le vétérinaire du résultat des cultures. Repère concret : maintenir la désinfection quotidienne pendant toute la durée du traitement puis hebdomadaire pendant un mois après l’arrêt pour minimiser le risque de rechute.
Alternative rapide pour manque de temps : prioriser la literie et les zones de couchage ; utiliser un spray antifongique sur les passages fréquents ; confier un tapis ou un plaid à un nettoyage professionnel à la vapeur. Précaution importante : manipuler les textiles contaminés avec des gants et laver les mains immédiatement après.
Insight final : la désinfection méthodique transforme un foyer à haut risque en environnement gérable — et c’est souvent l’étape qui fait la différence entre guérison durable et réapparition.
Prévention et hygiène canine : routines, alimentation et gestion multi‑animaux
Prévenir la teigne repose sur une approche combinant hygiène, surveillance et renforcement des défenses de l’animal. L’absence de vaccin spécifique rend ces gestes d’autant plus essentiels que les spores sont tenaces.
Hygiène de routine : brosser régulièrement, inspecter la peau et les griffes à chaque séance, et nettoyer gamelles et zones de couchage à fréquence régulière. Un contrôle après chaque séjour collectif (pension, exposition, toilettage) permet de repérer rapidement des anomalies. En cas de doute, limiter les contacts avec d’autres animaux en attendant une vérification.
Alimentation et immunité : une alimentation équilibrée, adaptée au stade de vie et aux besoins du chien, contribue à maintenir une peau saine et des défenses optimales. Des bilans vétérinaires réguliers et un suivi parasitaire évitent que l’état général n’affaiblisse la capacité du chien à résister aux champignons.
Gestion des multi‑animaux : si un foyer possède chats et chiens, prendre en charge les deux espèces simultanément est souvent nécessaire. Un chat peut être porteur asymptomatique et maintenir une source de spores. Il est judicieux de consulter aussi pour le chat, comme le rappelle une ressource utile sur la teigne féline : teigne chez le chat : symptômes et traitement.
Exemple de protocole préventif pour un foyer avec deux chiens et un chat : inspection hebdomadaire, lavage des couchages toutes les deux semaines, aspiration quotidienne des zones de passage, éviter le partage de jouets, contrôle vétérinaire semestriel pour tous les animaux. Repère mesurable : absence de nouvelles plaques pendant 3 mois après une exposition considérée comme à risque.
Conseils pratiques et alternatives : si la vie quotidienne impose des sorties fréquentes sur des terrains à risque (chasse, promenades en forêt), vérifier systématiquement les pattes et interdigitaux, et rincer le pelage après les sorties boueuses. Pour protéger du risque d’épillets et autres corps étrangers qui irritent la peau (facteurs favorisant l’infection), une lecture complémentaire peut être utile : protéger le chien des épillets.
Précaution sanitaire : en présence d’enfants ou de personnes immunodéprimées, renforcer l’isolement préventif et l’hygiène personnelle. Port de gants lors de la manipulation d’animaux suspects et lavage des mains systématique réduisent fortement le risque de transmission.
Insight final : une stratégie préventive bien pensée combine hygiène quotidienne, alimentation adaptée et vigilance multispecies — c’est la meilleure assurance contre les récidives de teigne.
Alternatives naturelles et complémentaires : efficacité, risques et bonnes pratiques
De nombreuses solutions « naturelles » sont fréquemment proposées comme complémentaires aux traitements vétérinaires. Certaines huiles essentielles (arbre à thé, neem), l’huile de pépins de pamplemousse, voire des préparations à base d’ail ou de vinaigre sont citées. Elles peuvent présenter un intérêt ponctuel, mais leur usage nécessite prudence et bon sens.
Points d’attention : les huiles essentielles sont puissantes et peuvent provoquer des irritations ou des intoxications, surtout chez le chien. Leur dilution dans une huile porteuse (aloe vera, huile d’amande douce) est impérative. L’huile essentielle d’arbre à thé et celle de neem montrent des propriétés antifongiques in vitro, mais aucune ne remplace un protocole antifongique vétérinaire systémique en cas d’atteinte étendue.
Exemples d’utilisation raisonnée : pour une lésion limitée et en complément d’un traitement topique prescrit, appliquer une dilution faible d’HE (par ex. 0,5–1 %) en respectant une fréquence définie par le vétérinaire. Le vinaigre dilué peut servir de rinçage local pour assainir, mais il peut être douloureux sur des zones érosées.
Recette à usage cautionné (exemple pédagogique, à valider par le vétérinaire) : dilution de 1 % d’huile essentielle de neem dans une huile support, testée d’abord sur une petite zone saine pendant 24 heures. Si aucune réaction n’apparaît, application locale sur la lésion deux fois par jour. Si la peau s’irrite, interrompre immédiatement. Repère de progrès : réduction visible des squames et arrêt de l’extension des plaques sous 2–3 semaines.
Limites et risques : l’automédication peut retarder un diagnostic et aggraver l’état. Les préparations maison ne permettent pas d’éradiquer les spores dans l’environnement. Elles n’exemptent donc pas des mesures de désinfection ni d’un suivi vétérinaire.
Alternative pour contraintes de budget : certaines mesures de base (vapeur, lavage à haute température, aspirateur) offrent un rapport coût/efficacité supérieur aux remèdes maison non éprouvés. Pour un foyer sensible aux produits chimiques, prioriser la vapeur et le lavage mécanique plutôt que des concoctions potentiellement irritantes.
Insight final : les remèdes naturels ont une place complémentaire, jamais substitutive. Leur usage doit être réfléchi, dilué et validé par un professionnel pour éviter complications et retards dans la guérison.
Que faire en cas de suspicion : isolement, suivi, checklist et conseils pratiques
Si la suspicion de teigne apparaît, agir vite et méthodiquement réduit la contagion. Voici une checklist opérationnelle et des repères pour piloter la situation sans panique.
- Isoler l’animal suspect dans une pièce facile à désinfecter.
- Limiter les contacts avec enfants et animaux fragiles, utiliser des gants pour manipuler.
- Prendre rendez‑vous chez le vétérinaire pour obtenir un diagnostic précis.
- Lancer simultanément les mesures de nettoyage : lavage des textiles, aspiration, désinfection des sols.
- Ne pas jeter immédiatement les objets : bien les traiter à la vapeur ou au lavage à haute température avant décision.
Durée d’isolement indicative : le temps du traitement et jusqu’à obtention de cultures négatives. Le vétérinaire proposera un calendrier de suivi (contrôles cliniques et parfois mycologiques). Repère concret : disparition visible des lésions et repousse du poil en 4–8 semaines est un bon signe, mais l’absence de spores par culture valide l’arrêt complet du risque de contagion.
Exemple vécu : Rocco, après isolement et traitement topique, a montré une amélioration esthétique en trois semaines. Toutefois, le vétérinaire a demandé deux semaines supplémentaires de traitement et une culture négative pour clore l’affection. Cette prudence évite la rechute et protège la maisonnée.
Liens utiles et complément d’information : pour mieux comprendre le comportement et la sensibilité de certains profils de chiens face aux maladies cutanées, une ressource sur le comportement canin offre des éléments pratiques : comprendre le comportement du chien. Pour estimer l’âge et adapter la vigilance selon le stade de vie, un outil d’aide au calcul est pratique : calculer l’âge du chien.
Précaution finale : si la situation concerne un lieu collectif (pension, refuge), prévenir immédiatement la structure pour qu’elle mette en place son protocole sanitaire. Dans les cas d’atteinte profonde, ou si l’animal présente une fragilité immunitaire, un vétérinaire spécialiste ou un vétérinaire comportementaliste peut être consulté pour coordonner prise en charge et retour à la normale.
Insight final : une réaction rapide, combinant isolement, désinfection et suivi vétérinaire, transforme une menace contagieuse en situation maîtrisée et réparable.
La teigne est‑elle dangereuse pour l’humain ?
La teigne est une zoonose : elle peut être transmise à l’homme, en particulier aux enfants et personnes immunodéprimées. Une hygiène stricte et un traitement vétérinaire rapide réduisent fortement le risque. Portez des gants lors des soins et lavez-vous les mains.
Combien de temps dure généralement le traitement ?
La durée varie selon l’étendue et l’agent en cause : en pratique, un traitement de 4 à 8 semaines est courant. Des contrôles mycologiques en fin de traitement permettent de confirmer l’absence de spores.
Les remèdes naturels suffisent‑ils ?
Les remèdes naturels peuvent compléter un protocole, mais ne doivent pas remplacer les antifongiques prescrits par le vétérinaire, surtout en cas d’atteinte étendue. Leur utilisation nécessite prudence et dilution adaptée.
Faut‑il traiter tous les animaux du foyer ?
Oui, en cas d’infection confirmée, il est souvent recommandé d’examiner et, si nécessaire, de traiter les animaux en contact pour éviter une source de réinfection.